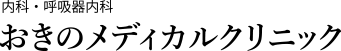新型コロナウイルス(COVID-19)による肺炎81人のCT所見(Lancet Infect Dis誌より)
特に、COVID-19患者に濃厚接触した医療従事者など15人が、発熱やセキなど症状が出現する前に、新型コロナウイルス陽性であることが判明し、肺CTを撮っています。その15人はグループ1と名付けられました。つまり、新型コロナウイルスに感染し、症状が全く出現していないのに、肺CTでは陰影を認める人がいることを意味します。このグループ1のCT所見のパターンは、すりガラス状陰影がほとんどであり、陰影の範囲は2~3区域と狭い範囲に限局していました。
次に、本研究では57人(70%)の患者で、2回以上のCT撮影があることが特徴です。CT所見が一旦悪くなってもその後良くなっていく患者群(タイプ1)、CT所見が次第に悪くなっていく群(タイプ2)、次第に良くなっていく群(タイプ3)、2/8時点で画像に変化がない群(タイプ4)の4つのタイプに患者が分類されるとし、タイプ1と3は予後(治療経過)良好であり、タイプ2が予後不良で致死率が高いと報告しています。
下図は、タイプ1の患者CT画像の経過。B(Day7)で一旦画像所見が悪化するもその後改善している。
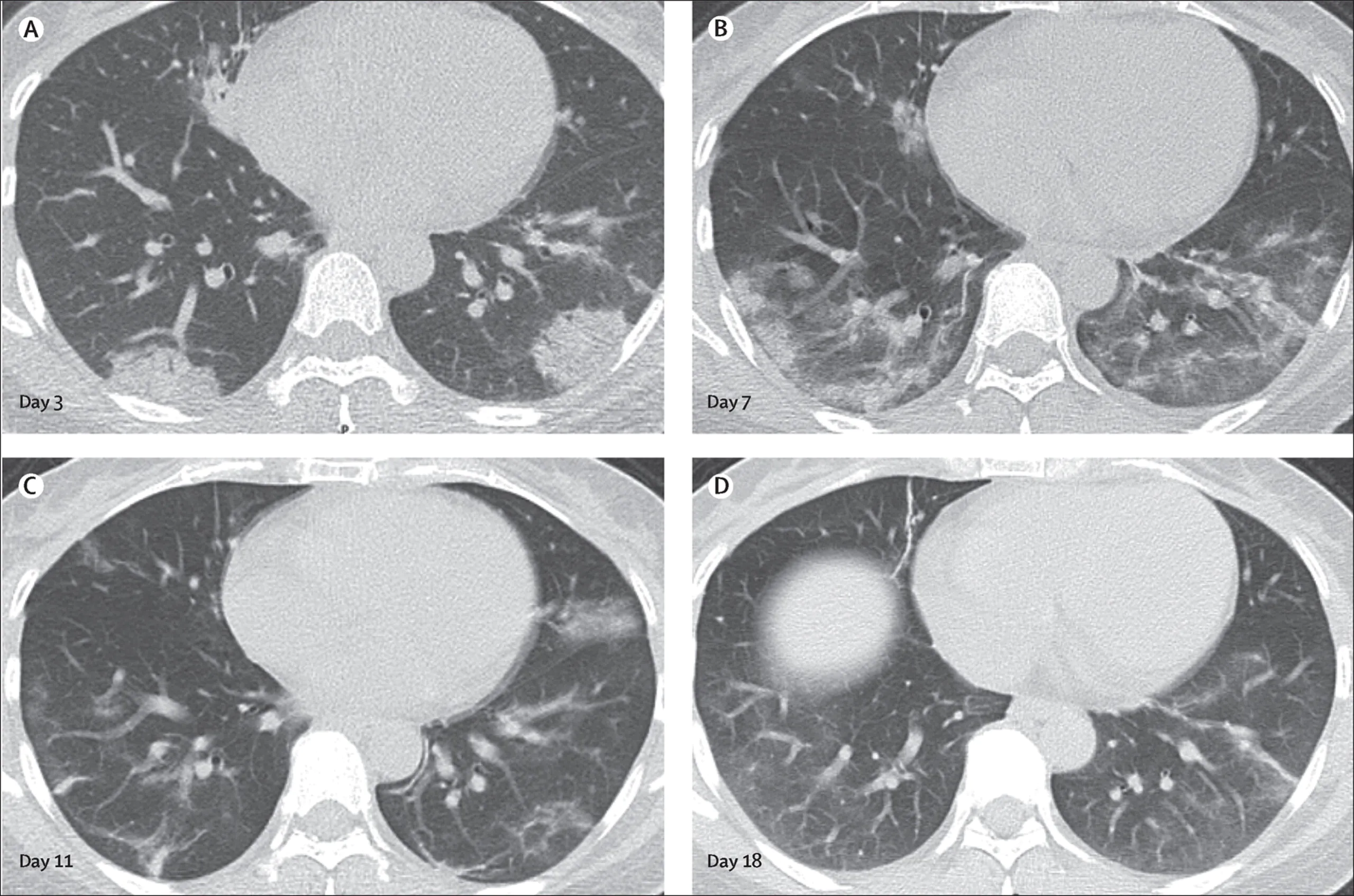
下図は予後不良とされるタイプ2のCT画像の経過です。
5日目、15日目、20日目と陰影の拡大がつづき、両側胸水が出現し、30日目に亡くなられています。
新型コロナウイルス(COVID-19)による肺炎81人のCT所見
Radiological findings from 81 patients with COVID-19 pneumonia in Wuhan, China: a descriptive study
Published:February 24, 2020
DOI:https://doi.org/10.1016/S1473-3099(20)30086-4
VOLUME 20, ISSUE 4, P425-434, APRIL 01, 2020
概要
背景
新型コロナウイルス(SARS-CoV-2)の感染により引き起こされる新型コロナウイルス感染症(COVID-19)肺炎の患者集団が、中国武漢で連続して報告された。我々の目的は、疾患の全経過における異なる時点でのCT所見を記述することとした。
方法
武漢にある2つの病院のうちの1つに入院し、胸部CTスキャンを連続して受けたCOVID-19肺炎の患者(次世代シーケンシングまたはRT-PCRで確認)を後方視的に登録した。症状発現日と最初のCT検査日との期間をもとに患者を分類した:グループ1(無症状の患者; 発症前にCT実施)、グループ2(発症後1週間以内にCT実施)、グループ3( 1週間以上から2週間)、およびグループ4(2週間以上から3週間)。画像所見とその分布を解析し、4つのグループ間で比較した。
結果
2019年12月20日から2020年1月23日までに入院した81人の患者が後方視的に登録された。コホートには42人(52%)の男性と39人(48%)の女性が含まれ、平均年齢は49.5歳(SD 11.0)であった。肺病変のある肺区域数の平均は、全体で10.5(SD 6.4)、グループ1では2.8(3.3)、グループ2では11.1(5.4)、グループ3では13.0(5.7)、グループ4では12.1(5.9)であった。異常陰影の主なパターンは、両側(64例 [79%])および、肺末梢(44例 [54%])、辺縁不鮮明(66例 [ 81%])、すりガラス状濃度上昇(53例 [65%])であり、主に右肺下葉に認められた(病変のある849の肺区域のうち225 [27%])。グループ1(n = 15)では、主な陰影パターンは片側(9 例[60%])で、多発限局性の(8例 [53%])スリガラス状陰影(14例 [93%])であった。グループ2(n = 21)では、両側性(19例 [90%])、びまん性(11 [52%])、スリガラス状陰影優位(17 [81%])な病変に急速に悪化した。その後、スリガラス状陰影の範囲は減少し(グループ3の患者30人中17人 [57%]、グループ4の患者15人中5人 [33%])、コンソリデーションおよび混合パターンがよくみられるようになった(グループ3の12人 [40 %]、グループ4の8人 [53%])。
解釈
COVID-19による肺炎は、無症候患者においても胸部CTの異常を伴い、1〜3週間以内に限局性片側性陰影からびまん性両側性スリガラス状陰影へ急速に悪化し、コンソリデーションに陰影が変化もしくは同時に存在するようになる。画像所見の評価と、臨床および検査所見を組み合わせることにより、COVID-19肺炎の早期診断が可能になると考えられた。
資金提供
なし